
Prostat kanseri, erkeklerde en sık görülen kanser türüdür. Dünyada yılda yaklaşık 1,5 milyon yeni vaka tanı almaktadır. Erken tanı ve doğru tedavi planlamasıyla lokalize prostat kanserinin 10 yıllık sağkalım oranı %95'i aşmaktadır (Globocan 2022, IARC)
Prostat kanseri çoğunlukla yavaş seyirli bir kanserdir. Ancak agresif alt grupları da vardır ve tüm hastalarda aynı tedavi yaklaşımı uygun değildir. Bu nedenle prostat kanseri yönetiminde son yıllarda en önemli değişim, kişiye özel risk değerlendirmesi ve gereksiz tedaviden kaçınma olmuştur. Düşük riskli kanserlerde aktif izlem (active surveillance), orta-yüksek riskli kanserlerde cerrahi veya radyoterapi, ileri evrede ise sistemik tedavi seçenekleri uygulanmaktadır.
Başarıyla gerçekleştirilmiş çok sayıda ameliyat
Sağlığına kavuşmuş yüzlerce kanser hastası
Prostat kanseri ameliyatı sonucu sağlığına kavuşmuş yüzlerce hasta
Saygın tıp dergilerinde yer bulmuş çok sayıda ulusal ve uluslararası yayın
Robotik cerrahi, Robot Yardımlı Laparoskopik Cerrahi'nin kısaltılmasıdır. Temelde yapılan, açık cerrrahi olarak yapılan Radikal Prostatektomi ameliyatının robotik yöntemle yapılmasıdır. Karına açılan 6 adet 10 mm açıklık (Trokar) ile ameliyat robotik olarak gerçekleştirilir. Bu trokarlara robot bağlanarak cerrah operasyonu robotik olarak gerçekleştirir. İşlemin adı da bu şekilde robotik prostatektomi olarak belirlenir.
Laparoskopik radikal prostatektomi, ameliyat yerine açılan 10 mm açıklıklardan girilen aletleri cerrahın elleri ile kontrol ederek kapalı olarak gerçekleştirdiği ameliyat çeşididir.
Bu ameliyat yöntemi açık ile kıyaslandığında daha az idrar kaçırma, daha az kanama, daha iyi sertleşme gibi avantajlar doğurabilmektedir.
Daha az kan kaybı
Daha küçük kesiler sayesinde daha az ağrı
Yüksek büyütme sayesinde idrar kaçırma ve sertleşme oranlarında daha iyi sonuçlar alınabilir.
Prostat kanserinde tedavi, Radikal Prostatektomi denilen prostatın kapsülü ve ekleri ile birlikte çıkarma işlemi ile yapılmasıdır. Radikal prostatektomi ile tedavi başarı ile yapılmaktadır. Radikal prostatektomi açık veya kapalı şekilde yapılabilir. Yaklaşık 15-20 cm'lik bir kesiden açık cerrahi yapılırken laparoskopik veya robotik prostatektomide birkaç adet 1 cm'lik kesiden ameliyat kapalı olarak gerçekleştirilebilir.
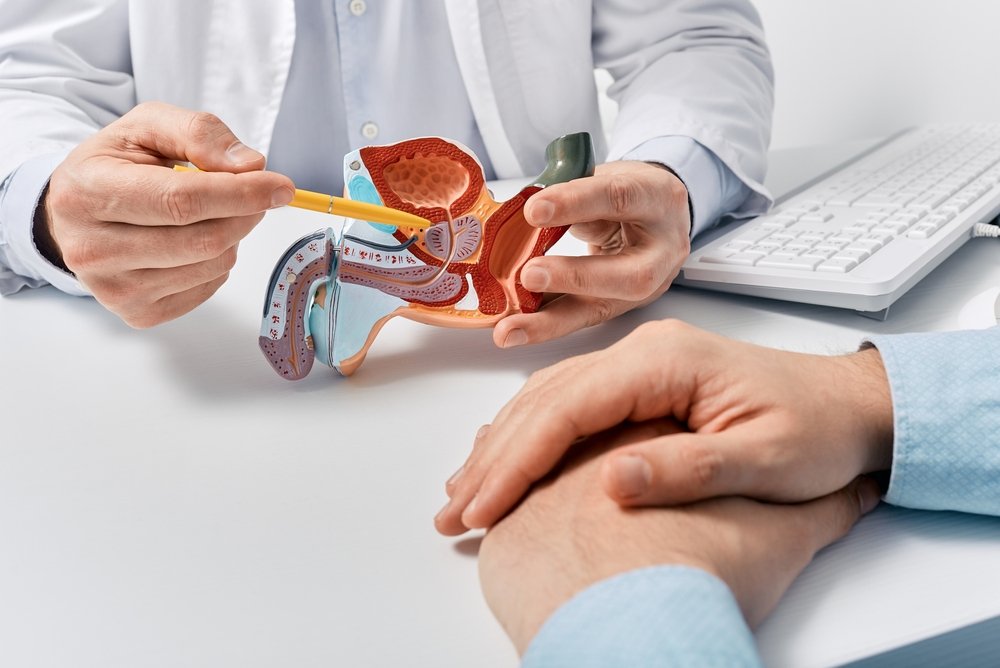
Prostat, erkeklerde mesanenin hemen altında, üretranın (idrar kanalı) etrafını saran ceviz büyüklüğünde bir bezdir. Üreme sıvısının önemli bir kısmını üretir. Prostat dokusundaki hücrelerin kontrolsüz çoğalması sonucu prostat kanseri ortaya çıkar.
Prostat kanseri vakalarının büyük çoğunluğu (yaklaşık %95'i) asiner adenokarsinom tipindedir. Diğer nadir tipler arasında duktal adenokarsinom, nöroendokrin karsinom, küçük hücreli karsinom ve sarkomatoid varyantlar bulunur. Nadir tiplerin agresif seyri olabilir ve farklı tedavi yaklaşımı gerektirebilir.
Prostat kanseri özellikleri:
Prostat kanseri iyi huylu prostat büyümesi (BPH) ile karıştırılmamalıdır. BPH bir kanser değildir, kansere dönüşmez. Ancak iki durum aynı yaş grubunda görüldüğü için bir hastada ikisi birden bulunabilir.
Erken evre prostat kanseri çoğunlukla belirti vermez. Bu nedenle prostat kanserinin erken tanısı belirtilerle değil, taramayla konur (PSA testi ve rektal muayene). Belirti olmaması, kanser yok anlamına gelmez.
İleri lokalize prostat kanseri veya eşlik eden BPH nedeniyle aşağıdaki idrar belirtileri görülebilir:
Önemli: Bu belirtiler büyük olasılıkla iyi huylu prostat büyümesine (BPH) veya prostatite (prostat iltihabı) bağlıdır. Ancak ayırıcı tanı için mutlaka bir üroloji uzmanına başvurulmalıdır.
İleri evrede ortaya çıkan bu belirtiler acil değerlendirme gerektirir.
Prostat kanserinin kesin nedeni bilinmemekle birlikte, birden fazla faktörün bir araya gelmesiyle riskin arttığı bilinmektedir.
Yaş: En güçlü risk faktörüdür. 50 yaş altında nadir, 50 yaşından itibaren her dekatta sıklığı belirgin biçimde artar. Otopsi serilerinde 80 yaş üzeri erkeklerin yarısından fazlasında histolojik prostat kanseri saptanmaktadır.
Aile öyküsü ve genetik:
Etnik köken: Afro-Amerikan erkeklerde insidans daha yüksek, Asya popülasyonunda daha düşüktür.
Beslenme ve yaşam tarzı önerilerinin etki gücü tartışmalıdır; ancak genel sağlık açısından önerilebilir.
Prostat kanseri taraması, belirti olmadan kanseri erken tespit etmeyi amaçlar. Tarama hakkında bazı önemli noktalar:
PSA, prostat hücrelerinin ürettiği bir proteindir. Kandan ölçülür. Yüksek PSA değeri:
gibi durumlarda görülebilir. Yani yüksek PSA = kanser değildir; ancak ileri tetkik gerektirir.
Genel kabul gören PSA aralıkları (yaş ayarlamalı):
| Yaş | Üst sınır (ng/mL) |
|---|---|
| 40-49 | 2.5 |
| 50-59 | 3.5 |
| 60-69 | 4.5 |
| 70-79 | 6.5 |
PSA değerinin yorumlanması tek bir sayıdan ibaret değildir. Aşağıdaki ek hesaplamalar da yapılır:
Üroloji uzmanı, rektum üzerinden prostatı parmakla muayene eder. Sertlik, asimetri, nodülarite saptanması kanser şüphesi oluşturur.
PSA + DRM birlikte değerlendirilmelidir. Sadece biri normal olduğunda diğeri atlanmamalıdır.
EAU ve AUA 2024 rehberlerine göre:
Tarama, yararlarına karşın fazla tanı (overdiagnosis) ve gereksiz tedavi riski de taşır. Bu nedenle modern yaklaşım, taramayı bilinçli karar ile yapmaktır.
Prostat kanseri şüphesi olan hastalarda kademeli tanı süreci uygulanır:
Prostat kanseri tanısında devrim niteliğinde bir gelişme. Multiparametrik MR; T2 ağırlıklı görüntü, difüzyon ağırlıklı görüntü (DWI) ve dinamik kontrastlı görüntü (DCE) bileşenlerinden oluşur.
PI-RADS skorlaması: Lezyonlar 1-5 arası puanlanır:
Multiparametrik MR sayesinde gereksiz biyopsiler azalmıştır ve şüpheli alanlar hedeflenmiş biyopsi ile örneklenebilmektedir.
Prostat biyopsisi, kesin tanı yöntemidir. İki ana yaklaşım:
Transrektal Ultrason (TRUS) Eşliğinde Biyopsi: Ultrason rehberliğinde rektumdan iğne ile prostat dokusu alınır. Standart sistematik biyopside 10-12 örnek alınır.
MR Füzyon Biyopsi: Multiparametrik MR'da saptanan şüpheli lezyonlar, biyopsi sırasında ultrason ile birleştirilerek (füzyon) hedefli olarak örneklenir. Tanı doğruluğu daha yüksektir.
Transperineal (Perineal) Biyopsi: Rektum yerine perineden (anüs ve testis arasındaki bölge) yapılan biyopsi. Enfeksiyon riski daha düşüktür ve özellikle anterior (ön) lezyonların örneklenmesinde avantajlıdır. Modern uygulamada giderek artan oranda tercih edilmektedir.
Alınan dokular patoloji tarafından incelenir. Rapor şunları içerir:
Tanı sonrası, kanserin yaygınlığını belirlemek için:
Kemik Sintigrafisi: Geleneksel yöntem, kemik metastazını tarar.
BT (Bilgisayarlı Tomografi): Lenf nodu ve uzak organ değerlendirmesi.
PSMA PET-BT: Son yıllarda evrelendirmede birinci basamak haline gelmiştir. PSMA (Prostat Spesifik Membran Antijeni), prostat kanseri hücrelerinde yoğun olarak bulunur. PSMA bağlanan radyoaktif madde ile hastalığın yayılımı çok daha hassas saptanır. Konvansiyonel görüntülemenin yetersiz kaldığı düşük PSA değerlerinde dahi nüks ve metastaz tespit edilebilir.
EAU 2024 rehberi, orta-yüksek riskli prostat kanserinde PSMA PET-BT'yi tercih edilen evrelendirme yöntemi olarak önermektedir.
Prostat kanserinin agresifliğini gösteren en önemli patolojik veri Gleason skorudur.
Patolog, biyopsi örneklerinde kanser hücrelerinin morfolojisini (mikroskobik görünümünü) değerlendirir. Gleason derecesi 1-5 arasında verilir; 5 en agresif görünümdür.
Tümörde en sık görülen iki paterne ayrı ayrı derece verilir ve toplanır. Örneğin:
Her ikisi de Gleason 7 olsa da, 4+3 daha agresiftir çünkü baskın patern daha kötü dereceye sahiptir.
2014'ten itibaren patoloji raporlarında Gleason skoru yanında ISUP Grade Group kullanılmaktadır. Daha basit ve klinik anlamlıdır:
| ISUP Grade Group | Gleason Skoru | Klinik Anlam |
|---|---|---|
| Grade 1 | ≤6 | Düşük dereceli, yavaş seyirli |
| Grade 2 | 3+4 = 7 | Orta dereceli, daha agresif olabilir |
| Grade 3 | 4+3 = 7 | Orta-yüksek dereceli |
| Grade 4 | 4+4 = 8, 3+5 = 8, 5+3 = 8 | Yüksek dereceli |
| Grade 5 | 9-10 | Çok yüksek dereceli, en agresif |
ISUP Grade Group, risk gruplaması ve tedavi kararında kritik önemdedir.
Prostat kanseri evrelendirmesi uluslararası TNM sistemine göre yapılır.
Tedavi kararı, sadece evreye değil, kanserin agresifliğine ve yaygınlığına göre verilir. EAU rehberinde lokalize prostat kanseri üç risk grubuna ayrılır:
Bu grupta tedavi seçenekleri arasında aktif izlem öne çıkar. Hemen radikal tedavi gerekmeyebilir.
Orta risk kendi içinde favorabl ve unfavorabl alt gruplara ayrılır. Tedavi seçenekleri: cerrahi, radyoterapi, brakiterapi.
Yüksek riskli hastalarda genellikle kombine tedavi (cerrahi + adjuvan tedavi veya radyoterapi + ADT) gerekir.
Bu gruplarda multimodal tedavi (sistemik tedavi ön planda) uygulanır.
Düşük riskli prostat kanserlerinin önemli bir kısmı agresif değildir ve hastanın yaşam süresini etkilemeden takip edilebilir. Aktif izlem, hemen tedavi etmek yerine kanseri yakından izleyerek, ilerleme belirtisi olduğunda tedaviye geçmek anlamına gelir.
Bazı seçili ISUP Grade Group 2 hastalar da aktif izleme alınabilmektedir (özellikle düşük yüzdeli Gleason 4 paterni varlığında).
İlerleme bulgusu (PSA hızlanması, yeni MR lezyonu, biyopside daha yüksek dereceli kanser) saptanırsa aktif tedaviye geçilir.
Uzun süreli takip çalışmaları, uygun seçilmiş hastalarda aktif izlemin onkolojik güvenliğini kanıtlamıştır.
Radikal prostatektomi, prostat bezinin tümüyle, seminal veziküllerle birlikte çıkarılması ve gerekli durumlarda pelvik lenf nodu disseksiyonunun yapılması ameliyatıdır. Lokalize prostat kanserinin temel cerrahi tedavisidir.
Da Vinci robotik sistemiyle yapılan modern yöntemdir. Avantajları:
İdrar kaçırma (üriner inkontinans):
Erektil disfonksiyon (sertleşme bozukluğu):
Diğer:
Radyoterapi, radikal prostatektomiye alternatif küratif (iyileştirici) tedavi seçeneğidir. Cerrahiyle benzer onkolojik sonuçlar verir.
Vücudun dışından prostatı hedefleyen yüksek enerjili ışınla tedavi. Modern teknikler:
Tedavi süresi genelde 4-8 hafta, haftada 5 seans şeklindedir. Modern hipofraksiyone protokollerle daha kısa süreler de mümkün.
Radyoaktif kaynakların doğrudan prostat içine yerleştirildiği iç radyoterapidir. İki ana tipi:
Düşük doz hızlı (LDR) brakiterapi:
Yüksek doz hızlı (HDR) brakiterapi:
Modern çalışmalar, lokalize prostat kanserinde radikal prostatektomi ve radyoterapinin uzun vadeli onkolojik sonuçlarının benzer olduğunu göstermektedir. Karar verirken:
değerlendirilir. Karar kişiye özel verilmelidir.
Prostat kanseri hücreleri büyük oranda erkeklik hormonu (androjen, testosteron) bağımlıdır. Androjen Yoksunluk Tedavisi (Androgen Deprivation Therapy — ADT), testosteron seviyesini düşürerek kanserin kontrolünü amaçlar.
Cerrahi kastrasyon (orşiektomi): Testislerin alınması. Hızlı ve kalıcı testosteron düşüşü sağlar.
Medikal kastrasyon — LHRH agonistleri / antagonistleri:
Anti-androjenler:
ADT alan hastalar kemik sağlığı açısından D vitamini, kalsiyum ve gerekirse bisfosfonatlar veya denosumab ile takip edilmelidir.
Son yıllarda metastatik prostat kanseri tedavisinde çığır açıcı gelişmeler yaşanmıştır. Hastalar artık çok daha uzun ve kaliteli yaşam sürebilmektedir.
Eskiden ADT tek başına standart tedaviydi; günümüzde kombinasyon tedavileri öne çıkmaktadır:
ARASENS, PEACE-1, ENZAMET, TITAN, LATITUDE, STAMPEDE gibi büyük çalışmalar bu kombinasyonların sağkalımı belirgin biçimde uzattığını kanıtlamıştır.
ADT'ye rağmen hastalığın ilerlediği durumdur. Tedavi seçenekleri:
Yeni nesil androjen blokerleri:
Kemoterapi:
Hedefe yönelik tedaviler — PARP inhibitörleri:
PROfound çalışması olaparibin BRCA mutasyonlu mCRPC hastalarında sağkalımı uzattığını göstermiştir. Bu nedenle metastatik prostat kanserli hastalarda BRCA ve diğer DNA onarım gen mutasyonlarının test edilmesi günümüzde standart önerilerdendir.
Lutesyum-177 PSMA Tedavisi (¹⁷⁷Lu-PSMA-617 / Pluvicto): PSMA'ya bağlanan radyoaktif lutesyum, tümör hücrelerini içeriden ışınlar. VISION çalışması sonucu 2022'de FDA onayı almıştır. PSMA-PET pozitif, daha önce ADT ve kemoterapi/yeni nesil hormon tedavisi almış metastatik kastrasyon dirençli hastalarda belirgin sağkalım avantajı sağlar.
Radium-223: Kemiğe yönelik alfa-emitter radyoaktif tedavi. Sadece kemik metastazı olan, viseral metastazı olmayan vakalarda.
İmmünoterapi (sınırlı):
Metastatik prostat kanserinde kemik koruyucu tedaviler önemlidir:
Patolojik kırık ve omurilik basısı önlenmesinde kritik rolü vardır.
Fokal tedaviler, sadece kanserli alanı hedefleyen, prostatın geri kalanını koruyan deneysel/seçili tedavilerdir. Aktif izlem ile radikal tedavi arasında bir orta yol olabilir.
Yüksek yoğunluklu odaklanmış ultrason ile kanserli doku ısı yoluyla yok edilir. Hedeflenmiş alana etki eder.
Soğuk gaz ile dokuyu dondurma yöntemi. Şu an seçili vakalarda alternatif olarak kullanılmaktadır.
Karar, kapsamlı multidisipliner değerlendirme sonrası verilmelidir.
Hayır. Yüksek PSA; BPH, prostatit, idrar yolu enfeksiyonu, bisiklet sürme, cinsel ilişki, yakın zamanda yapılan üriner girişim gibi pek çok nedene bağlı olabilir. Yüksek PSA tek başına tanı koymaz; ek değerlendirme (mpMRI, biyopsi) gerekir.
Prostat kanseri çoğunlukla yavaş seyirli bir hastalıktır. Erken evrede tedavi edilen lokalize prostat kanserinin 10 yıllık sağkalım oranı %95'in üzerindedir. Metastatik hastalıkta bile son yıllarda gelişen tedavilerle yaşam süreleri belirgin biçimde uzamıştır.
Sinir koruyucu cerrahi teknik uygulandığında, özellikle her iki sinir demetinin korunduğu vakalarda erektil fonksiyonun büyük ölçüde korunması mümkündür. Ancak tümörün özelliklerine göre sinir koruma her zaman uygulanamaz. Erektil disfonksiyon yaşayan hastalarda PDE-5 inhibitörleri, intrakavernöz enjeksiyon, vakum cihazları ve penil protez gibi seçenekler vardır.
Aktif izlem, düşük riskli prostat kanserlerinde anında tedaviye geçmeyip yakın takip yapma stratejisidir. Düzenli PSA, MR ve biyopsi ile kanser izlenir; ilerleme bulgusu olursa aktif tedaviye geçilir. Uygun hasta seçimiyle aktif izlemin onkolojik güvenliği uzun vadeli çalışmalarla kanıtlanmıştır. Ancak bu seçenek her hasta için uygun değildir ve kişiye özel karar verilir.
Lokalize prostat kanserinde radikal prostatektomi ve radyoterapinin uzun vadeli sağkalım sonuçları benzerdir. Karar verirken hastanın yaşı, eşlik eden hastalıkları, üriner ve cinsel fonksiyon öncelikleri, tümörün özellikleri ve hastanın tercihi değerlendirilir.
Robotik radikal prostatektomi (RALP), açık ve laparoskopik yöntemlere göre daha az kan kaybı, daha kısa hastane yatışı ve hassas sinir koruyucu cerrahi açısından avantajlar sunar. Ancak onkolojik sonuçlar (kanser kontrolü) açısından üç yöntem benzer kabul edilir. Robotik cerrahide cerrahın deneyimi en kritik faktördür.
Radikal prostatektomi sonrası PSA değeri 6-8 hafta içinde 0.1 ng/mL altına inmelidir. Radyoterapi sonrası ise PSA kademeli olarak en düşük seviyeye iner (nadir değer). PSA'nın düşmesi tedavi yanıtını gösterir; ancak düzenli takip mutlaka yapılmalıdır. PSA tekrar yükselirse biyokimyasal nüks olabilir ve ek tedavi değerlendirilir.
BRCA1 ve özellikle BRCA2 mutasyonu, prostat kanseri riskini artırır ve daha agresif hastalıkla ilişkilidir. Bu kişiler 40-45 yaşından itibaren PSA taraması yaptırmalı, kanser tanılı hastalarda ise BRCA testi düşünülmelidir. BRCA mutasyonlu metastatik prostat kanserinde PARP inhibitörleri (olaparib, rucaparib) etkin tedavi seçeneğidir.
Vakaların büyük kısmı sporadik (ailesel olmayan) gelişir. Ancak vakaların yaklaşık %10-15'inde aile öyküsü vardır ve %5-10'unda belirli kalıtsal mutasyonlar (BRCA1/2, HOXB13, Lynch sendromu) saptanabilir. Aile öyküsü olan kişilerin daha erken yaşta tarama başlatması önerilir.
Sebze ağırlıklı beslenme, domates (likopen), yeşil çay, omega-3 yağ asitleri prostat sağlığına olumlu etki gösterebilir. Aşırı kırmızı et, işlenmiş et, doymuş yağ tüketiminin riski artırabileceği düşünülmektedir. Ancak beslenmenin etkisi ölçülü ve genel sağlık çerçevesinde değerlendirilmelidir; tek başına bir korunma yöntemi olarak görülmemelidir.
Hem cerrahi hem radyoterapi sonrası ömür boyu takip önerilir. İlk 2 yıl 3-6 ayda bir PSA, sonraki yıllarda 6-12 ayda bir PSA. Görüntüleme gerekli durumlarda yapılır. Aktif izlemde takip protokolü daha sık ve kapsamlıdır.
Prostat kanseri dört ana evreye ayrılır:
1. Evrede prostat kanseri genellikle belirti göstermez. Kanser sadece prostat bezinin içinde sınırlıdır ve bu aşamada genellikle tesadüfen, PSA testi veya diğer rutin sağlık kontrolü sırasında tespit edilir. Belirtiler nadiren ortaya çıkar ve eğer varsa, bunlar genellikle hafif şiddette olur:
4. Evrede prostat kanseri, prostatın ötesine geçmiş ve lenf düğümleri, kemikler gibi vücudun diğer bölgelerine yayılmıştır. Bu evredeki belirtiler daha ciddi ve belirgindir:
Prof. Dr. Nevzat Can Şener'in Adana'daki üroloji ve üroonkoloji kliniğinde prostat kanseri tanı ve tedavisi, Avrupa Üroloji Derneği (EAU) ve Türk Üroloji Derneği rehberlerine uygun olarak, kişiye özel ve multidisipliner bir yaklaşımla planlanmaktadır.
Prostat kanseri şüphesiyle başvuran hastalarımıza:
uygulanır.
Kliniğimizde uygulanan ve yönlendirilen tedavi modaliteleri:
Prof. Dr. Nevzat Can Şener, Johns Hopkins University Brady Urological Institute'da üroonkoloji ve robotik cerrahi alanında ileri eğitim almış, FEBU (Fellow of European Board of Urology) ünvanına sahip bir üroloji uzmanıdır. 100'ü aşkın akademik yayın deneyimi ve uzun yıllar süren cerrahi pratiği ile prostat kanseri tedavisinin tüm aşamalarında hizmet sunmaktadır.
Adana'nın yanı sıra Mersin, Hatay, Osmaniye, Kahramanmaraş, Gaziantep, Niğde ve çevre illerden prostat kanseri tanı ve tedavisi için kliniğimize başvuran hastalarımıza hizmet verilmektedir. Şehir dışından gelen hastalar için randevu öncesi telefon veya WhatsApp ile koordinasyon sağlanır; tanı, evrelendirme ve tedavi planlaması bu süreç dikkate alınarak yapılır.
Adres: Gürselpaşa Mah. Öğretmenler Bulv. Tepelizade İş Merkezi A Blok K:1 D:3 01200 Seyhan/Adana
Telefon: +90 533 253 84 74
WhatsApp: +90 533 253 84 74
E-posta: cansener@nevzatcansener.com
Online Randevu: nevzatcansener.com/online-randevu
50 yaşından itibaren (ailede prostat kanseri öyküsü varsa 45 yaşından itibaren) düzenli ürolojik kontrol prostat kanserinin erken yakalanmasında kritik önem taşır. Erken tanı, tedavi başarısının ve yaşam kalitesinin korunmasının en belirleyici faktörüdür.